רקע כללי
יתר לחץ דם סיסטמי הינו הגורם הנפוץ ביותר לתמותה בעולם המודרני ובעל מספר סימנים מועטים. אבחון וטיפול המחלה מבוססים בעיקר על בדיקת לחץ- הדם הנמדדת ע"י ה sphygmomanometer, אך לא ניתן לקבל אינדיקציה על מצבם של דפנות העורקים, ומידת נזק האברים (1). לחץ דם מושפע מגורמים רבים המתרחשים במהלך היום כגון: לחץ, אימון גופני, דיאטות, גיל ומין. יתר לחץ-דם מוגדר: כאשר ישנה עלייה ממושכת בהתנגדותם של דפנות כלי- הדם לזרם הדם העורקי (Oxford Concise Medical Dictionary). עליה בלחץ הדם הינה תגובה ישירה של תפוקת הלב והתנגדות כלי- הדם ההיקפיים. יתר לחץ-דם סיסטמי מסווג לשני קטגוריות עיקריות: ראשוני (90-95%), כשהסיבה למחלה אינה ידועה. שניוני, כשהגורמים לכך מחלות אנדוקריניות, מחלות כליה, שינויים באב העורקים, מחלות נירולוגיות וגורמים מכאניים (2). לחץ- הדם העורקי נרשם כסיסטולי ודיאסטולי, כשלחץ הדם האופטימאלי הינו 120/80 ומסווג לקבוצות על פי Joint National Committee on Prevention, Detection, Evaluation and Treatment High Blood Pressure (טבלה 1: JNC 1997). עליה בלחץ-דם הסיסטמי מהווה סימן אבחנתי למחלות לב, מחלות קרדיו- וסקולריות, שבץ, מחלות כליה (1,3).
חולה ביתר לחץ-דם סיסטמי יכול לחלות במחלה זו לאורך שנים ללא סימפטומים, לעיתים מחלה זו יכולה להעלם בעקבות תרופות שהחולה נוטל (4). אחוזי התמותה והתחלואה גבוהים יותר בחולי יתר לחץ-דם לעומת אנשים אשר אינן חולים במחלה זו (5). ניתן להפחית את סיכויי התמותה ע"י אבחון מוקדם של המחלה וטיפולה עד לשארית ימיו של החולה (6).
שכיחות המחלה
במחקר שנערך באנגליה נמצא ששכיחות המחלה אצל מבוגרים מגיל 40 הינה 10-15% מכלל האוכלוסייה (כשלחץ הדם מעל ל 160/90 mm Hg), ואילו יתר לחץ דם ממאיר נמצא אצל 5% מכלל חולי יתר לחץ-דם (כשלחץ הדם גבוה מ 260/140mm Hg) (7). שכיחות המחלה כמעט כפולה בקרב האפריקאים מהאיים הקרביים (21%~) (8). מנתונים של ארגון הבריאות העולמי עולה שישנם 600 מליון איש בעולם החולים ביתר לחץ- דם, כששלושה מליון איש מתים מדי שנה כתוצאה ישירה ממחלה זו (9).
תחלואה
התחלואה ביתר לחץ-דם גדולה פי 7 לעומת חולים הסובלים משבץ עם לחץ-דם נורמאלי, פי 4 מהתקפי לב, פי 3 ממחלות של העורקים הכלילים ופי 2 ממחלות של העורקים ההיקפיים. מחלות קרדיו- וסקורליות ושבץ הינם הגורמים העיקריים לתמותה במדינות מפותחות (3). גורמי הסיכון העיקריים ליתר לחץ-דם סיסטמי הינם: גורמים תורשתיים, מחלות אורגניות, תרופות ודרך חיים (משקל, דיאטה, עישון, לחץ נפשי, לחץ רגשי, אימון גופני, שתית אלכוהול). עליה של 1mm Hg בלחץ הדם הסיסטולי גורמת לעליה באחוז אחד בשיעור התמותה (10). הוערך ש 20% משיעור התמותה בעולם המודרני נובע ממחלות קרדיו- וסקולריות כשלחץ-הדם הדיאסטולי נע בין 90-100 mm Hg (11).
טיפול
טיפול ביתר לחץ-דם דורש שיתוף פעולה תמידי בין הרופא לבין החולה. הטיפול ביתר לחץ דם בשלביו הראשונים יכול להתבצע ע"י הורדה במשקל, אימון גופני, ירידה בצריכת אלכוהול, שינוי בדיאטה, והפסקת עישון (2) . בשלבים מאוחרים יותר ניתן טיפול תרופתי הכולל 6 קב' עיקריות: חוסמי-ביתא, חוסמי אלפא אדנרגים diuretics, angiotensin converting enzyme inhibitors, calcium antagonists, angiotensin II antagonists.
מתן התרופה תלוי במצבו הרפואי של החולה, ובסיבוכים קודמים שנגרמו לחולה מהתרופה. מתן משולב של שתי תרופות או יותר נגד יתר לחץ-דם מקטינות את מינונן של התרופות, הן משיגות יעילות רבה יותר וסיכון נמוך יותר (1). רק ל 25% מהמטופלים מצליחים להוריד את לחץ הדם מתחת ל 140/90 (JNC 1997). טיפול ממושך בחולים הסובלים מיתר לחץ-דם סיסטמי הראה שישנה ירידה של 40% ממקרי השבץ, ו 14% ממחלות הלב (12). ירידה פתאומית בלחץ- הדם יכולה להעלות את סיכויי התחלואה והתמותה (13), למשל ירידה בלחץ הדם הדיאסטולי באופן פתאומי מ 85 mmHg ל 75mmHg מכפילה את שכיחותם של אירועי לב (14).
Hypertensive Retinopathy
סמנים בעיניים ביתר לחץ- דם סיסטמי
כלי הדם הינם הרקמות הראשונות המגיבות לעליה חדה ביתר לחץ- דם (15). בדומה לסוכרת, עליה בלחץ- הדם גורמת לשינויים ב pericytes ובדפנות נימי הרשתית (16).
HR הינה המחלה השנייה הנפוצה ביותר, בכלי- הדם הרשתיים, לאחר diabetic retinopathy (3), כאשר 6.3% מהאוכלוסייה הסובלת מיתר לחץ-דם, אינה סובלת מסוכרת (17,18).
התופעות הקליניות של יתר לחץ- דם סיסטמי בעין משפיעות על מערכת כלי- הדם בעצב הראייה, בכורואיד (דמית) וברשתית (5). במחקרים בבעלי חיים נמצא שסימני Hypertensive retinopathy מופיעים מוקדם יותר מאשר choroidopathy או optic neuropathy (15).
הסימנים העיניים חולקו ל 2 קב' עיקריות: (19,20)
1. Pre- malignant (סימנים מקדמים לנזק משמעותי לכלי- הדם הרשתיים).
2. Malignant systemic hypertension.
סימנים רשתיים Pre- malignant
השינויים המוקדמים ברשתית בעקבות יתר לחץ- דם הינם סמנים פתולוגים. אותם סמנים יכולים להיות פיזיולוגים בעקבות הגיל, גילוי מוקדם יכול לאפשר מיון, השגחה, מעקב וטיפול טוב יותר בעתיד.
1. הצרות עורקים arteriolar narrowing (Artery/ Vein ratio changes):
הצרות עורקים תלויה בנוכחות קודמת של טרשת. צעירים הסובלים מטרשת יסבלו מהצרות עורקים ברמה גבוהה יותר לעומת מבוגרים הסובלים מטרשת, וזאת בגלל קשיחות כלי- הדם (21).
הצרות העורקים קשורה לעליה משוכת בלחץ-הדם (בעיקר הדיאסטולי) (22), ובגיל (23). השינויים העורקיים נמצאים בשליש מחולי יתר לחץ דם סיסטמי, ומשקפים בעיקר עליה בלחץ-הדם סיסטמי לעומת arteriolar sclerotic (24). המקום הטוב ביותר למדידת רמת הצרות העורקים ברשתית הינו אזור ה fovea או אחרי ההתפצלות השנייה של העורק הראשי של הרשתית בצידה הנוזלי. מדידת יחס A/V צריך להיות מושווה באותו פיצול, בין העורק לווריד. בחתך אוכלוסיה רחב נמצא שהצרות העורקים ברשתית קשורה ביחס הפוך ללחץ- דם (BP) ,ז"א על כל עלייה ממוצעת של mm Hg 10 בלחץ- דם, ישנה ירידה של יחס A/V ב 0.02 (25). יחס A/V נמוך אצל זכרים שחורים, למול לבנים מבוגרים (8).
2. רפלקס עורקי (arteriolar reflex)
החזר האור הנורמאלי של עורקי הרשתית נובע מה erythrocytes. בעקבות יתר לחץ- דם החזר האור נובע מהדפנות העבות של כלי-הדם וכך דפנות כלי-הדם נראות שקופות ופחות ברורות (3). הופעת הרפלקס העורקי מתרחש אצל 46% מהחולים הסובלים מיתר לחץ –דם, וב 10-33% מהאוכלוסייה הכללית (26). סימן זה מהווה את השינוי הראשון ב arteriolar- sclerosis המשקף את המצב הכללי של כלי הדם העורקיים בגוף כולו(3) . עוצמת הרפלקס יורדת בצורה משמעותית כאשר לחץ-הדם הסיסטולי והדיאסטולי יורדים (27). תופעת הרפלקס העורקי נמצאה בעיקר אצל חולים מתחת לגיל 50, כאשר הימצאותם של"sliver and cooper wiring" (רפלקס בצבע נחושת או כסף מכלי הדם הרשתיים) נדירים בשלב זה של המחלה (24).
3. פיתול של כלי הדם העורקים (arteriolar tortuosity)
נמצא ש 22% מחולי יתר לחץ- דם סובלים מפיתול של כלי הדם העורקיים,ללא תלות בגיל, אולם לא נבדקה שכיחותם של פיתולי כלי-הדם הרשתיים במצבים נורמאליים (24). ממצאים אחרים מראים שפיתולי כלי הדם הרשתיים אצל אנשים נורמאלים אינם משתנים עם הגיל (59). פיתולי כלי-הדם הרשתיים מתפתחים תחילה בצדה הנזלי של הרשתית 28)), כאשר כלי-הדם המפותלים מתפתחים מלידה הם מופיעים בצורה לא אחידה ברשתית (29).
4. שינויים מקומיים בקוטר כלי הדם העורקיים (focal arteriolar caliber changes)
בשנים עברו נטו להאמין ששינויים מקומיים בקוטר כלי-הדם העורקיים מצבעים על arteriolosclerosis (30,24) , אך בשנים האחרונות נמצא קשר ישיר ליתר לחץ-דם סיסטולי(17,25,31) , המהווה סימן להתמשכות המחלה זמן רב (2). שינויים אלו הוו סימן אבחנתי חשוב לקבלת שבץ או למוות במהלך 12.5 שנים הבאות (32). שכיחותם של סמנים אלו עולה ב 17% כאשר לחץ הדם הדיאסטולי נמוך מ mm Hg 100 אך עולה ל 99% כאשר לחץ- הדם הדיאסטולי נמצא מעל ל mm Hg140 (33). תדירותם של שינויים מקומיים בקוטר כלי-הדם העורקיים גוברים עם הגיל בשכיחות הנעה בין 7-30% (25).
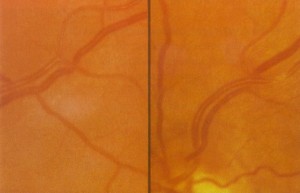
5. הצטלבות כלי דם עורקיים וורדיים (arteriovenous crossing changes)
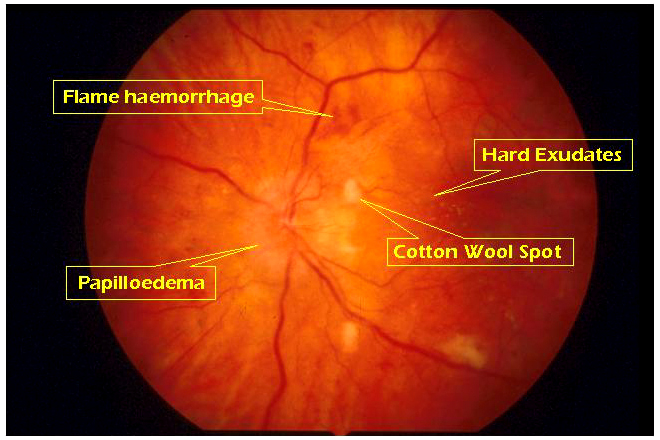
הצטלבות כלי- הדם (העורקיים והורידים) והקשת הורידים(nipping) המרוחקים מעצב הראיה (תמונה 1), גורמים להאטת זרם הדם ברשתית וכתוצאה מכך להגדלת הווריד ולפיתולו (29). שכיחותם של סימנים אלו נמצאה ב 37% מחולי יתר לחץ-דם (24), אולם בקרב האוכלוסייה הכללית נמצא ש 10% סובלים מתסמינים אלו (25).שכיחותם של סמנים אלו גוברת כאשר לחץ- הדם הסיסטולי גדל, כשמחלות של כלי הדם הקרדיאליים נמשכות לאורך זמן, בעקבות עישון, גזע (שכיחות סמנים אלה גבוה אצל שחורים מאשר לבנים), גיל (מ 0.8% בעשור הרביעי לחייהם ל 5% לחולים בני 75 ומעלה) (25). הצטלבותם של כלי-הדם נשארת גם אחרי שלחץ- הדם ירד, ומהווה את הסימן האבחנתי האחרון לקבלת שבץ או מוות במהלך 12.5 שנים הבאות(32) .
סמנים רשתיים ממאירים (malignant)
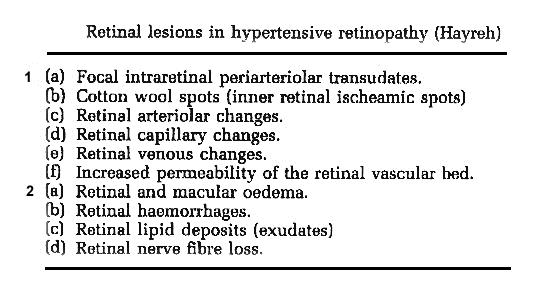
חבורות (lesions) ברשתיות יכולות להתחלק ל 2 קב' עיקריות 1. חבורות של כלי- הדם הרשתיים (retinal vascular lesions) 2. חבורות מחוץ לכלי- הדם הרשתיים (extravascular retinal lesions). לאחרונה Hayreh (34) חילק 2 קב' אלו ל 10 תתי- קבוצות, כאשר תופעות אלו מתרחשות יחד. (ראה טבלה). השינויים העיקריים הם: בצקת ברשתית , דימום, מרבץ חלבוני (lipid deposits), cotton wool spots.
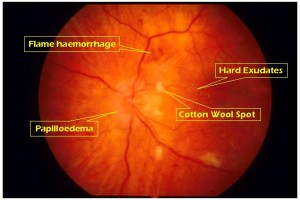
דימום רשתי: דימום בשכבת סיבי העצב ברשתית (nerve fiber layer) נראים בצורת "להבה", וזאת כתוצאה מנמק (necrosis) של דפנות נימי בדם וכלי- הדם (19).
בצקת ברשתית, ומרבץ חלבוני (lipid deposits): תופעות אלו נגרמות כתוצאה מהפרעה "במחסום דם- רשתית" הגורמת לדליפת הנוזל מנימי הדם ומהעורקיקים. נוזלים אלו חודרים דרך הרשתית לשכבת סיבי העצב,לשכבת הגרעינים הפנימיים ולפוטורצפטורים ברשתית. לאחר מכן המשקע נספג ומשאיר אחריו משקע לפידי צהוב הנקרא "hard exudates", הנמצא לרוב בפריפריה, במידה והאקסודנטים הללו נמצאים באזור המקולה הם עלולים לפגוע בשכבת הקשרים החיצונית (Henle's layer), ולהופיע בצורת "macular star". סימנים אלו מצביעים על לחץ רב של הנוזל על מבנה כלי הדם המשבש את תפקודו של "מחסום דם-רשתית".
Cotton wool spots: קשורים בד"כ לחוסר מקומי של חמצן (ischaemic infarcts) בשכבת סיבי העצב ברשתית, בד"כ סימנים אלו נמצאים קרוב לעצב הראיה ולעורק המרכזי. כיום חושבים שהם נגרמים עקב חסימת axoplasmic transport (19).
אפשר לסווג סימנים אלו בהתאם למקום התפתחותם (ראה טבלה 2):
1. Retinopathy- כגון דימום או מרבץ שומני/ חלבוני.
2.Hypertensive choroidopathy – כאשר כלי- הדם דולף מנימי הדם הכורואידלים לתוך הנוזל הבין רקמתי של הכורואיד (דמית), נגרמת הצרות עורקים ואיסכמיה (בהתחלה אקוטית ולאחר מכן כרונית). התופעה האקוטית מתרחשת בעיקר אצל ילדים כאשר לחץ- הדם עולה עם severe malignant hypertension (35).
3. Hypertensive optic neuropathy.
השינויים בד"כ מוסווים ע"י שינויים רשתיים, אך כאשר הם נמצאים הם מהווים ערך אבחנתי משמעותי.
תופעות עיניות הקשורות ליתר לחץ- דם
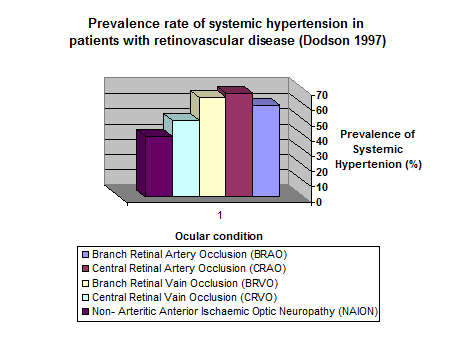
שכיחותם של המחלות הנפוצות ביותר בכלי-הדם ברשתית עקב יתר לחץ- דם סיסטמי מודגמות בגרף (20). מחקרים הראו ש 10-15% מהחולים הסובלים מחסימה בודדת בווריד הרשתית (retinal vein occlusion) סובלים מאותה בעיה בעין השנייה (36). חולים הסובלים מחסימת עורקים ברשתית retinal artery occlusion)) הראו אחוזי תמותה משמעותיים עקב אוטם שריר הלב. בעקבות עליה במתן מס' התרופות לטיפול ביתר לחץ דם ישנה עלייה בליקויי ראיה הנגרמים מאיסכמיה של עצב הראיה, חסימת כלי דם וצמצום שדה ראיה כתוצאה מגלאוקומה (5).
תפוצת המחלה hypertensive retinopathy
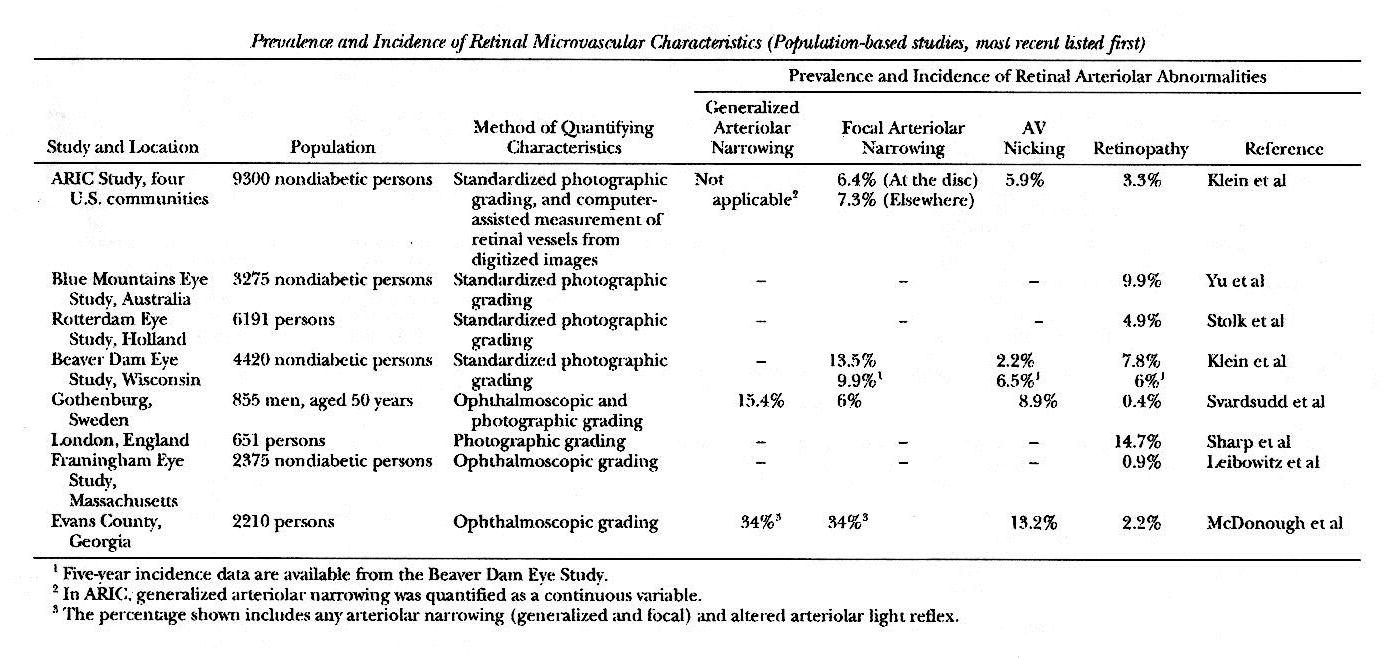
במחקר שנערך ב beaver Dam Eye Study נמצא ששכיחות יתר לחץ-דם סיסטמי (לחץ- הדם הסיסטולי מעל ל mmHg 160 ו/או לחץ הדם הדיאסטולי גבוה מ mmHg 95) בקרב החולים הלא- סוכרתיים הינו 7.8% ו 33.7% בקרב חולי סוכרת 37)). ששכיחותה של retinopathy בקרב אוכלוסיית הלא- סוכרתיים מעל גיל 40 מהווה כ 10.7% מכלל חולי יתר לחץ- הדם הסיסטמי, ו 6.3% מכלל האוכלוסייה, ואילו הצרות העורקים נמצאה אצל 19% מכלל חולי יתר לחץ- הדם הסיסטמי ו 11% מכלל האוכלוסייה.
יתר לחץ-דם סיסטמי עולה בעקבות הגיל כאשר בעשור הרביעי לחיים הוא נמצא בקרב 21% האוכלוסייה ואילו מעל גיל 75 הוא נמצא בקרב 50.7% מהאוכלוסייה(17,31). שכיחותה של hypertensive retinopathy עולה עם הגיל מ 5.5% בעשור הרביעי לחיים עד ל 10% בקרב האוכלוסייה שמעל לגיל 75. שכיחותם של הלזיות ברשתית גוברת עם עלייה של לחץ הדם הסיסטולי , אך לא עולה בהכרח עם עלייתו של לחץ הדם הדיאסטולי (17,31).
במחקר אחר שנערך לאורך 5 שנים נמצא ש 6% מהאוכלוסייה סובלים retinopathy, 9.9% סובלים מהצרות עורקים ו 6.5% סובלים מ arterial nipping (31). מחקר זה תואם את המחקר שנערך ב blue mountains eye study באוסטרליה שמצא נוכחות של retinopathy בקרב 9.9% מהאוכלוסייה הבוגרת (38). שניהם מצאו שכיחות גובהה ,במידה ניכרת ,של retinopathy בקרב האוכלוסייה לעומת מחקרים אחרים שנערכו, כגון: מחקר שנערך בatherosclerosis risk in communities study שמצא שרק 4% מקרב האוכלוסייה סובלת מ retinopathy (25). ואילו Framingham Eye study מצאו שרק 0.8% מכלל האוכלוסייה סובלים מ retinopathy (39)(ראה טבלה).
בנוגע לקשר בין שינויים של כלי הדם ברשתית לבין מין החולה, נראה שאין הסכמה כללית בין החוקרים. במחקרים שנערכו ב Beaver Dam Study וב ARIC study נמצא ששכיחות ה retinopathy גדלה בעקבות הגיל בעיקר אצל גברים מאשר הנשים (18,40), וב Blue mountains ו Rotterdam לא נמצא הבדל בין המינים (38,41), ואילו מחקר שנערך ב Evans County נמצא ששכיחות המחלה הייתה דווקא גבוהה אצל נשים מאשר גברים (42). במחקר שנערך ה Beaver Dam נמצא ששכיחותם של AV nicking הייתה נמוכה יחסית לגיל, וכן לא היה הבדל בין המינים כאשר נוצרה הצרות מקומית של כלי- הדם (18), לעומת זאת ARIC study לא מצאו הבדל בין המינים בשתי הקטגוריות הנוכחיות(31).
במחקר שנערך ב Evans County נמצא ששכיחותם של שינויים בכלי הדם הרשתיים נפוצים יותר אצל שחורים מאשר לבנים (42). ב ARIC study נמצאה שכיחות גבוהה ב retinopathy וב AV nicking בעיקר אצל שחורים מאשר לבנים, לעומת זאת נמצא שהצרות מקומית של כלי- הדם ברשתית הייתה נמוכה אצל שחורים לעומת לבנים (25). במחקר שערכו Sharp וחב' על אירופיים ואפריקאים תושבי האיים הקרביים (שחורים) בין הגילאים 40-65 נמצא ששכיחות המחלה בקרב האוכלוסייה האירופאית הייתה 11% לעומת 21% בקרב האוכלוסייה האפריקאית, כאשר ההבדל העיקרי היה באוכלוסיית הנשים. לחץ הדם הסיסטולי אצל הנשים האפריקאיות היה גבוה ב 8mm Hg לעומת אוכלוסיית הנשים האירופאיות (8).
הערכת הסימנים הרשיתים ביתר לחץ-דם סיסטמי
דירוג סובייקטיבי (טבלת דירוג)
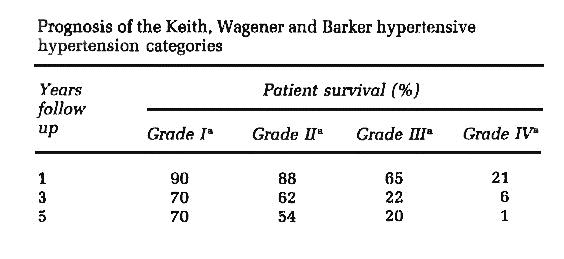
ישנם 2 מאפיינים עיקריים לתפוצת הדם ברשתית המאפשרים הערכה אבחנתית למצבם של כלי הדם בכל הגוף כולו. הראשונה, סופה של המע' העורקית פגיעה מאוד במיוחד בעלית לחץ הדם העורקי. שנית, ניתן לאבחן, לצפות בכלי- הדם הרשתיים בטכניקה לא פולשנית כגון: האופטלמוסקופ. טבלת הדירוג הראשונה לבדיקת מע' כלי-הדם הרשתיים נערכה ב 1930 והיא עזרה לנבא את הפרוגנוזה ושרידות המחלה (43). תוארו 4 קב' של retinopathy והקשרם לשיעור השרידות (ראה טבלה), כאשר שלבים 3 ו 4 הינם בעלי פרוגנוזה נמוכה לעומת שלבים 1 ו- 2.
טבלת הדירוג הנפוצה ביותר של מע' כלי הדם הרשתיים הומצאה ב 1939 ע"י keith וחב' אשר דירגו את מצב העורקים וה retinopathy ל 4 קב' (טבלה 3).
הסמנים הלא- ממאירים (יחס עורקים- ורידים, הצרות כלי הדם, הצרות מקומית של כלי דם) הושוו למה ש"מצא" הבודק כנורמאלי. סמנים ממאירים כגון: דימום, אקסודנטים, בצקת של עצב הראיה נרשמו כ presence or absence. דירוג מהסוג הזה דורש מהבודק ניסיון רב בבדיקת הרשתית בכדי להעריך את חומרת המחלה. למרות התועלת ואריכות ימיה של טבלת הדירוג הנוכחית יש לה מס' מגבלות אשר תוארו בעבר ע"יHayreh ב 1989:(44)
- קשה לתאר את התקדמות המחלה, למשל: שלבים 3 ו 4 אינם שלבים מתקדמים של שלבים 1 ו 2 , אלא סמנים של arteriolar sclerosis, שינויים בהגדלת חדירות כלי- הדם ואיסכמיה (סמנים אלו של arteriolar sclerosis נפוצים יותר בגיל מתקדם ללא קשר ללחץ- דם). תופעות אלו כוללות cotton-wool spot, מרבץ שומני (lipid deposits) ודימום.
- חלוקת השלבים שונה, כגון: הפרדה בין שלב 1 ו 2 נעשה באופן שרירותי ובלתי מבוקר, משום שקשה להגדירם ולחלקם באופן קליני, והם תלויים בעיני הבודק. במיוחד שלבים 1 ו 2 הינם מאפיינים של arteriolar sclerosis. בנוסף לכך ישנם חולים אשר לא משתייכים לאף קטגוריה. תופעות קליניות רבות בדרגות שונות יכולות להתרחש בכל אחד מהשלבים כתוצאה מדימום ומדליפה של כלי- הדם, וכן במהלך שלביה החמורים של המחלה לא יהיה ניתן לראות סמנים "angiospastic"של עורקי הרשתית באופטלמוסקופ.
- אין הבדל משמעותי בשלבים 3 ו 4 בפרוגנוזת המחלה בחולים אשר מקבלים טיפול יעיל נגד יתר לחץ- דם (19). keith וחב' התייחסו להופעת בצקת בעצב הראיה (optic disc edema) כפרוגנוזה חמורה שרוב החולים המגיעים לשלב זה נפטרים במהלך השנה הראשונה.אבל ידוע שישנו שיפור משמעותי בפרוגנוזה אצל חולים אלו כשהם מטופלים בתרופות נגד יתר לחץ-דם (19). עוד ידוע שנוכחות בצקת / התנפחות של עצב הראיה אינה מהווה סימן פיזיולוגי להגדרת malignant hypertension.
- שנויים בכלי- הדם בעקבות arteriolar sclerosis לא מאובחנים ונרשמים כבעיית יתר לחץ-דם מקורית.
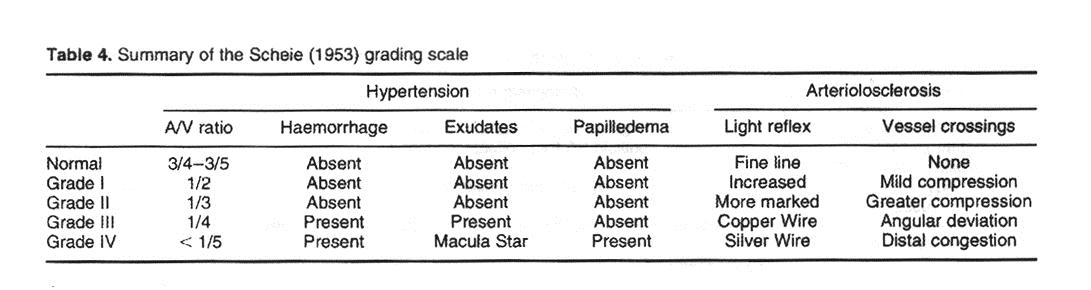
ניסיון נוסף לדרג את מצבם של כלי- הדם הרשתיים ביתר לחץ- דם ו arteriolar sclerosis נערך ע"י scheie ב 1953 (22) וע"יEvelyn ב 1958 (טבלה 4) אשר התבססו על טבלת הדירוג שלkeith וחב'. דירוג המחלה מבוסס על השינויים בהחזרי האור של כלי הדם הרשתיים כגון: copper wire- חוט נחושת, ו silver wire- חוט כסף, וכן על הצלבות של כלי- הדם עם הצרות הולכת וגוברת.
החסרונות של טבלת דירוג זו: מסובכת מדי, דורשת מהבודק זמן רב להערכת המצב, ומבחינה קלינית "פרוסה על שטח רב" המקשה על מתן דירוג אחיד לכל החולים. בטבלת דירוג זו הניחו שהשינויים בכלי הדם מתרחשים רק ביתר לחץ-דם סיסטמי, ולא בעקבות הגיל (22, 28) כאשר השנויים במבנה של כלי הדם העורקי מהווים את הסימן החשוב ביותר ל hypertensive retinopathy (28, 45).
טבלות דירוג נוספות נערכו במהלך השנים עם מגוון מורכבויות אשר התבססו על אבחנת האופטלמוסקופ.
ב- 1957 הציע Leishman 7 תתי- קב' מסובכות ומורכבות של שינויים רשתיים ביתר לחץ- דם (46).
Cogan's וחב' דירגו 4 קב' שתארו את מצב הצרות עורקי- הדם שיכולים להיגרם בעקבות הגיל או מהשפעתה של המע' האופטית של האופלמוסקופ (28). Tso ו Jampo l דירגו את hypertensive retinopathy ל 4 קבוצות: 1. vasoconstrictive phase (שלב הצרות כלי- הדם) 2. exudative phase (שלב האקסודנטים) 3. sclerotic phase (השלב הסקלרוטי) 4. complications of the sclerotic phase (שלב הסיבוכים של המצב הסקלרוטי) (45). רבים ביקרו את טבלת הדירוג הזאת משום ש "שלב הצרות כלי- הדם" מושפע מהמע' האופטית של האופלמוסקופ אשר מצר את גודלם האמיתי של כלי- הדם, וכן מגוון השלבים נראו אצל החולים במגוון צירופים שונים, כך לא ניתן לאבחן באיזה שלב של המחלה החולה נמצא (19).
לאחרונה הציעוDodson וחב' טבלת דירוג פשוטה, כאשר hypertensive retinopathy חולקה שני קטגוריות עיקריות:non- malignant ו malignant hypertension (טבלה 5), כשכל השינויים האבנורמאליים נרשמים ע"י הבודק בכדי למנוע איבוד של כל נתון חשוב (19).
המושג "malignant" מתאר פרוגנוזה גרועה של חולי יתר לחץ דם.כאשר החולים הללו אינם מטופלים, ישנו סיכוי של 80% למוות במהלך שנתיים (46), לעומתם חולים אשר עברו טיפול חייהם התארכו ב 12 שנה לפחות. מבחינה פתולוגית fibrinoid necrosis בביופסיה של הכליה היותה סימן למצב זה אך חולים אלו לא סבלו מבצקת בעצב הריאה, אך בשנים האחרונות נערך דיון על המונחים "יתר לחץ- דם התחלתי" ו "יתר לחץ דם ממאיר". ונקבע לפי World health organization (19) ש "יתר לחץ דם ממאיר" צריך לכלול חולים הסובלים מדימום ומאקסודנטים בלבד, ללא נוכחות של בצקת בעצב הראיה. איסכמיה של סיבי העצב ברשתית (cotton- wool spots) היותה דמיון מסוים להתנפחות של עצב הראיה ולכן סימן זה נשאר באותה קטגוריה. למעשה מונח זה "מכסה" את שלב 3 ושלב 4 בטבלת הדירוג של Keith וחב', המראים הבדלה מלאכותית, למרות שמחקרים אחרונים הראו שאין הבדל משמעותי בשרידות המחלה בין שתי הקב' (19)
מטרתה של טבלת הדירוג הסובייקטיבית היא לתאר שנויים רשתיים בsystematic hypertensive ולדרג את חומרת המחלה כאשר לא ניתן טיפול. טבלה זו אינה מכוונת את המטפל לפרט בצורה מעמיקה ומקיפה את מצבם של כלי הדם הרשתיים, ואינה מסייעת להם לפקח או להשגיח, ולאפשר גילוי מוקדם של המחלה. במידה והחולה הופנה בעקבות נוכחותה של malignant hypertension retinopathy ישנו נזק בלתי הפיך למערכת כלי- הדם בגוף, כאשר הטיפול והריפוי חסר ערך לעומת גילוי מוקדם של המחלה (47). בעקבות הדירוג הלא מדויק ואיבוד הנתונים הקליניים של hypertension retinopathy הועלתה הצעה שככל שהתיאור יהיה מפורט יותר ויהיה מידע רחב יותר כך הערכה/ האבחון והמעקב על מצבם של כלי- הדם יהיה טוב יותר (32, 34).
דירוג אובייקטיבי (ניתוח תמונה)
הדירוג הסובייקטיבי של כלי הדם הרשתיים נמצא כלא אמין מאחר שלא ניתן לחזור על אותה תוצאה בין אם הבודק עצמו צריך לדרג את מצב המחלה שנית או אם בודק אחר צריך לחזור ולבדוק את החולה (48). צילום הרשתית כאשר הוא מעובד ע"י מחשב מאפשר דירוג וניתוח אובייקטיבי של כלי- הדם הרשתיים, תפוצת זרימת הדם ברשתית ומעקב מדויק לאורך זמן. לעומת כתיבת הנתונים ע"י הבודק המחסירה את נתוני המצב ותיאורם בפרוטרוט (49).
הניסיון הראשון למדידת רוחבם של כלי הדם הרשתיים נעשה ע"י הקרנת תמונת הרשתית על גבי מסך ובעזרת קנה- מידה נמדדו כלי הדם (50).
צילום בעזרת פילטר אדום (תאורה מונו- כרומטית) יכול להגביר ולחדד את מגוון התופעות העיניות ולהדגיש את ההבדל הנשקף בין המצע לבין הרקע, למשל: תחום הראיה האופטימאלי שניתן לראות את דפנות כלי הדם הוא בין 445-510 nm, לעומת כלי דם, דימום, מיקרואנורזמות שתחום הראיה האופטימאלי שניתן לראותם נע בין 530-590 nm (51).
בעקבות השיפור הטכנולוגי בעשור האחרון, התאפשר למדוד את "האובייקטים" ברזולוציה גבוהה יותר בעזרת edge detection (52, 53).
מדידת רוחב כלי- הדם הרשתיים כאשר הם נבדקים ב"אור לבן" כגון: אופלמוסקופ, כוללים בתוכם את זרימת הדם של האריתרוציטים (eryhrocytes), הפלסמה, ודפנות כלי- הדם (54). ניתן למדוד את רוחבם של כל כלי- הדם ( זרימת האריתרוצטים והפלסמה) ע"י fluorescein angiography כאשר ה fluorescein מעורב בפלסמה. תרומתה של הפלסמה לקוטר כלי- הדם הינו 3% (55), 11% ו 22% (56).
Brinchmann- Hansen ו Heier's (1986) הראו שעובי דפנות כלי- הדם ו השפעת הפלסמה על קוטר כלי- הדם הינם זניחים.
ניתוח תמונה מדויקת הראה שקוטרם של העורקים מופחת לאחר אימון גופני, משתנה עם פעילות הלב (cardiac cycle) (55), וגדל ביתר לחץ –דם (57), ומוקטן ע"י עיקוב carbonic anhdrase (58).
בנוסף לבדיקת קוטרם של כלי- הדם ניתן למדוד את דרגת הפיתול (tortuosity) של כלי- הדם הרשתיים ע"י סימון ידני של 20 נק' לאורך מסלולו של העורק המרכזי (59). הנק' לאורך המסלול חושבו והושוו למרחק בין הנק' הראשונה לאחרונה, וניתן לקבל את אינדקס הפיתול. שיטות מתקדמות לקביעת הפיתול (tortuosity) על פי תפיסתם של רוב רופאי העניים נעשו ע"י Hart et al 1999 (60).
מקורות
- Black H R, Kuller LH, ORourke M F, et al. The first report of the systolic and plus pressure (SYPP) working group. J.Hypertens 1999; 17(5): s3- s14.
- North RV. Hypertension and its effect on the eye. CE Optometry 1999; 2: 60-65.
- Marshall EC, Malinovsky VE. Hypertension and the eye: applications of the sixth report of the joint national committee on prevention, detection, evaluation, and treatment of high blood pressure. J. Am. Optom. Assoc 1998; 69: 281- 291.
- Good GW, Augsburger AR. Role of optometrists in combating high blood pressure. J. Am Optom. Assoc 1989; 60: 352- 355.
- Hayreh SS: Duke-Elder Lecture. Systemic arterial blood pressure and the eye. Eye 1996; 10: 5- 28.
- Harris MG, Gan CM, Revelli EJ, Lmamura C, et al. Blood pressure measurement by eye care practitioners. J. Am Optom. Assoc 1994; 65: 512- 516.
- Grundy JW. Hypertension- the facts. Optometry Today 1990. 30; 10-14.
- Sharp PS, Chaturvedi N, Wormald R, et al. Hypertensive retinopathy in Afro-Caribbean's and Europeans. Prevalence and risk factor relationships. Hypertension 1995; 25: 1322–5.
- Guidelines Subcommittee. World Health organization- international society of hypertension guidelines for the management of hypertension. J. Hypertens 1999; 17: 151-183.
- Silagy CA, McNeil JJ. Epidemiologic aspects of isolated systolic hypertension and implications for future research. Am. J. Cardiol 1992; 69: 213-218.
- Hickey N, Graham IM. Hypertension 1988; Croom Helm, London.
- Collins R: Hypertension treatment trials: update misanalysis. Br. Med. Bull 1994; 52: 272- 290.
- Fletcher AE, Bulpitt CJ. How far should blood pressure be lowered. New Eng. J. Med 1992; 326: 251- 254.
- Farnett L, Mulrow CD, Limn WD, Lucey CR, Tuley MR. The J-curve phenomenon and the treatment of hypertension. JAMA 1991; 265: 489-495.
- Hayreh SS, Servais GE, Virdi PS. Cotton wool spots (inner retinal ischaemic spots) in malignant hypertension. Ophthalmologia 1989; 198: 197- 215.
- Wallow IH, Bindley CD, Reboussin DM, Gange SJ, Fisher MR. Systemic hypertension produces pericyte changes un retinal capillaries. Invest. Ophthalmol. Vis. Sci 1993; 34: 420- 430.
- Klein R, Klein BE, Moss SE, Wang Q. Blood pressure, hypertension and retinopathy in a population. Trans Am Ophthalmol Soc 1993; 91: 207– 22; discussion 222– 6.
- Klein R, Klein BE, Moss SE, Wang Q. Hypertension and retinopathy, arteriolar narrowing, and arteriovenous nicking in a population. Arch Ophthalmol 1994; 112 :92– 8.
- Dodson PM, Lip GY, Eames SM, et al. Hypertensive retinopathy: a review of existing classification systems and a suggestion for a simplified grading system. J Hum Hypertens 1996; 10: 93– 8.
- Dodson PM, Kritzinger EE. Medical cardiovascular treatment trials: relevant to medical ophthalmology in 1997 ?. Eye 1997; 11: 3- 11.
- Kanski JJ. Clinical Ophthalmoloy, 4rd, Butterworth- Heinemann, Oxford, pp. 495-497, 1999.
- Scheie HG. Evaluation of ophthalmoscopic changes of hypertension and arteriolar sclerosis. Arch Ophthalmol 1953; 49: 117– 38.
- Fuchs FD, Maestri MK, Bredemeier M, et al. Study of the usefulness of optic fundi examination of patients with hypertension in a clinic setting. J. Hum. Hypertens 1995; 9: 547- 551.
- Bechgaard P. Porsaa K, Vogelius H. Ophthalmological investigations of 500 persons with hypertension of long duration. Br.J.Ophthalmol 1950; 34: 409- 24.
- Hubbard LD, Brothers RJ, King WN, et al. Methods for evaluation of retinal microvascular abnormalities associated with hypertension/sclerosis in the Atherosclerosis Risk in Communities Study. Ophthalmology 1999; 106: 2269– 80.
- Aurell E, Tibblin G. Hypertensive eye-ground changes in a Swedish population of middle-aged men. Acta Ophthalmol Scand 1965; 43: 355– 61.
- Brinchmann-Hansen O, Christensen CC, Myhre K. The response of the light reflex of retinal vessels to reduced blood pressure in hypertensive patients. Acta Ophthalmol (Copenh) 1990; 68:155– 61.
- Cogan D G. Ophthalmic manifestations of systemic vascular diseases. Saunders: 74- 80, 1974.
- Walsh JB. Hypertensive retinopathy, Description, classification, and prognosis. Ophthalmology 1982 ; 89:1127–31.
- Salus R. Diagnosis of arteriosclerosis and hypertension. Am J Ophthalmol 1958; 45: 81–92.
- Klein R, Klein BE, Moss SE. The relation of systemic hypertension to changes in the retinal vasculature: the Beaver Dam Eye Study. Trans Am Ophthalmol Soc 1997; 95: 329–48; discussion 348– 50.
- Svardsudd K, Wedel H, Aurell E, Tibblin G. Hypertensive eye ground changes. Prevalence, relation to blood pressure and prognostic importance. The study of men born in 1913. Acta Med Scand 1978; 204:159– 67.
- Breslin DJ, Gifford RW Jr, Fairbairn JF 2nd, Kearns TP: Prognostic importance of ophthalmoscopic findings in essential hypertension. JAMA 1966; 195: 335– 8.
- Hayreh SS. Hypertensive retinopathy. Ophthalmologia 1989; 198: 173-177.
- Hayreh SS, Servais GE, Virdi PS. Fundus lesion in malignant hypertension. Ophthalmologia 1989; 198: 1383-1400.
- Dodson PM, Kritzinger EE. Management of retinal vein occlusion. BMJ 1987; 295: 1434- 1435.
- Klein R. Retinopathy in a population-based study. Trans Am Ophthalmol Soc 1992; 90: 561– 94.
- Yu T, Mitchell P, Berry G, et al. Retinopathy in older persons without diabetes and its relationship to hypertension. Arch Ophthalmol 1998; 116: 83– 9.
- Leibowitz HM, Krueger DE, Maunder LR, et al: The Framingham Eye Study monograph: An ophthalmological and epidemiological study of cataract, glaucoma, diabetic retinopathy, macular degeneration, and visual acuity in a general population of 2631 adults, 1973–1975. Surv Ophthalmol 24(Suppl):335–610, 1980.
- Klein R, Sharrett AR, Klein BE, et al. Are retinal arteriolar abnormalities related to atherosclerosis? The Atherosclerosis Risk in Communities Study. Arterioscler Thromb Vasc Biol 2000; 20: 1644– 50.
- Stolk RP, Vingerling JR, de Jong PT. Retinopathy, glucose, and insulin in an elderly population: the Rotterdam Study. Diabetes 1995 ; 44: 11– 5.
- McDonough JR, Garrison GE, Hames CG. Blood pressure and hypertensive disease among negroes and whites. A study in Evans County, Georgia. Ann Intern Med 1964; 61:208– 28.
- Keith NM, Wagener HP, Barker NW. Some different types of essential hypertension: their course and prognosis. Am J Med Sci 1939; 197: 332– 43.
- Hayreh SS. Classification of hypertensive fundus changes and their order of appearance. Ophthalmologica 1989; 198: 247– 60.
- Tso MO, Jampol LM: Pathophysiology of hypertensive retinopathy. Ophthalmology 1982; 89:1132– 45.
- Leishman R. The eye in general vascular diseases: hypertension and arteriolsclerosis. Br J Ophthalmol 1957; 41: 641– 701.
- Augsburger A R, Good G.W. Hypertension: an optometric problem for the 80s. J. Am. Optom.Assoc 1986 ; 57: 355- 359.
- Dimmitt SB, West JN, Eames SM, et al. Usefulness of ophthalmoscopy in mild to moderate hypertension. Lancet 1989; 1: 1103– 6.
- Newsom RS, Sullivan PM, Rassam SM, et al. Retinal vessel measurement: comparison between observer and computer driven methods. Graefes Arch Clin Exp Ophthalmol 1992; 230: 221– 5.
- Parr JC: Hypertensive general caliber of retinal arteries. Trans Ophthalmol Soc NZ 1974; 26: 55–60.
- Weinberger D, Stiebel- Kalish H, Priel E, Barash D, etal. Digital red free photography for the evaluation of the retinal blood vessel displacement in epiretinal membranes. Ophthalmology 1999; 106: 1380- 1383.
- Wu DC, Schwartz B, Schwoerer J, Banwatt R. Retinal blood vessel width measured on color fundus photographs by image analysis. Acta Ophthalmol Scand 215 Suppl 1995; 33– 40.
- Sugiyama T, Schwartz B, Takamoto T, Azuma I. Evaluation of the circulation in the retina, peripapillary choroids and optic dick in normal- tension glaucoma. Ophthlmic. Res 2000; 32: 79- 86.
- Brinchmann-Hansen O. The apparent and true width of the blood column in retinal vessel Acta Ophthalmol 1986; 64(179): 26- 132.
- Chen HC, Patel V, Wiek J, et al. Vessel diameter changes during the cardiac cycle. Eye 1994; 8: 97– 103.
- Hodge JV, Parr JC, Spears GF. Comparison of methods of measuring vessel widths on retinal photographs and the effect of fluorescein injection on apparent retinal vessel calibers. Am J Ophthalmol 1969; 68: 1060– 8.
- Houben AJ, Canoy MC, Paling HA, et al. Quantitative analysis of retinal vascular changes in essential and retinovascular hypertension. J Hypertens 1995; 13:1729– 33.
- Rassam SM, Patel V, Brinchmann-Hansen O, et al. Accurate vessel width measurement from fundus photographs: a new concept. Br J Ophthalmol 1994; 78: 24– 9.
- Williams TD. Quantification of arteriolar tortuosity in two normotensives age group. Am J. Optom. Physiol. Optics 1982; 59: 675-679.
- Hart WE, Goldbaum M, Cote B, Kube P. etal. Measurement and classification of retinal vascular tortuosity. Int. J. Med. Inf 1999 ;53 : 239- 252.
l